専門医が解説!虚血性腸炎について
虚血性腸炎について
専門医による迅速な診断・適切な安静加療・重症化の早期発見
「突然、左下腹部が激しく痛み出した」「下痢のあとに血便が出た」…その症状、食中毒や単なる腹痛ではなく「虚血性腸炎」かもしれません。
虚血性腸炎は、多くの場合、適切な安静と点滴治療で速やかに改善しますが、一部では腸の壊死や穿孔(穴が開くこと)を招き、緊急手術が必要となるケースもあります。当院では、内科・消化器専門医がCTや内視鏡を用いた迅速な診断を行い、患者様の重症度を見極め、早期回復に向けた最適な加療をご提案いたします。
- 専門医
- CT検査
- 大腸カメラ
- 入院対応
🩸 虚血性腸炎とは?

腸(主に大腸)への血流が一時的に滞ることにより、腸粘膜が酸素不足に陥り、炎症や潰瘍を引き起こす病気です。
「便秘でいきんだ後」や「激しい下痢の後」に発症することが多く、特に大腸の左側(下行結腸やS状結腸)に起こりやすいのが特徴です。
✅ 多くの場合
一過性で、適切な絶食・安静により数日から1〜2週間で自然に回復します。
⚠️ 重症の場合
血流障害が深刻な場合は腸が壊死してしまうこともあり、緊急手術が必要になることがあります。
🔍 原因とリスク要因は?

特に以下の状況にある方は、発症しやすい傾向があります。
⚡ 主な原因
-
腸への負担
排便時のいきみや頻繁な下痢など、腸に大きな負担がかかり、一時的な血流減少が加わって発症します。
-
全身の血流低下
心臓の機能低下、ショック状態など、全身の血流が一時的に低下すると発症します。
⚠️ リスク要因
-
高齢の方
特に動脈硬化がある高齢女性に多く見られますが、若い方でも発症することがあります。
-
動脈硬化性疾患
血管の健康状態が影響します。
- 高血圧、糖尿病、高コレステロール血症などの生活習慣病
- 心臓病(心不全、不整脈、心筋梗塞など)
- 末梢動脈疾患
-
大腸の過度な負担
頻回の下痢、排便時のいきみや、下剤での腸への過度な負担により、腸が一時的に阻血され発症すると考えられています。
-
特定の薬剤の使用
一部の薬剤が発症のリスクを高めます。
- 血管を収縮させる薬(ジギタリス、一部の鎮痛剤など)
- 一部の抗生物質や免疫抑制剤
- 便秘薬の過剰使用
- ピル(経口避妊薬)
-
腎臓病
特に透析を受けている患者様。
-
手術後
大動脈の手術後など、腸への血流が影響を受ける場合があります。
-
激しい運動
マラソンやトライアスロンなど、極度の運動によって腸への血流が減少することがあります。
-
COVID-19感染
重症時に血栓ができやすくなり、虚血性腸炎を発症することが報告されています。
🤒 虚血性腸炎の症状
症状は前触れなく突然現れるのが特徴です。典型的には急激な左下腹部痛に続き、24時間以内に下痢や血便が起こります。炎症の程度により、発熱やお腹の張り、吐き気を伴うこともあります。
- 突然の腹痛(特に左腹部)
- 下痢・軟便
- 鮮血便(赤〜暗赤色の血が混じる)
- 吐き気・お腹の張り
⚠️ 重要
痛みが次第に強くなる、お腹全体が硬く張る、高熱が出るといった症状がある場合は、腸管壊死や腹膜炎を起こしている可能性があります。一刻を争う状態ですので、直ちに医療機関を受診してください。
🏥 診療の流れ
腹痛が始まった状況や基礎疾患を詳しく伺い、お腹の触診を行います。
炎症の程度や腸のむくみを速やかに確認します。他疾患の有無を調べ、すぐに大腸カメラが必要な状態か、保存的治療が可能かを判断します。
絶食や点滴などの初期治療を開始し、症状に応じて自宅療養か入院加療かを決定します。
発症から7日程度経過し、急性期の強い炎症が落ち着いた段階で行います。粘膜を直接観察して確定診断を下し、治癒の経過を確認します。
🔬 検査について

🩸 血液検査
血液検査では白血球数やCRPの上昇で炎症を確認します。重症(腸管壊死など)では乳酸値の上昇や代謝性アシドーシスが見られ、これらは緊急手術の要否を判断する重要な指標となります。
🖥️ 腹部CT検査
腹部CTでは、腸壁のむくみ(壁肥厚)を客観的に評価できます。重症例では腸管気腫や液体貯留が確認されることもあります。造影剤を用いて血管状態を調べるほか、虫垂炎や腸閉塞など他疾患との鑑別にも有用な検査です。
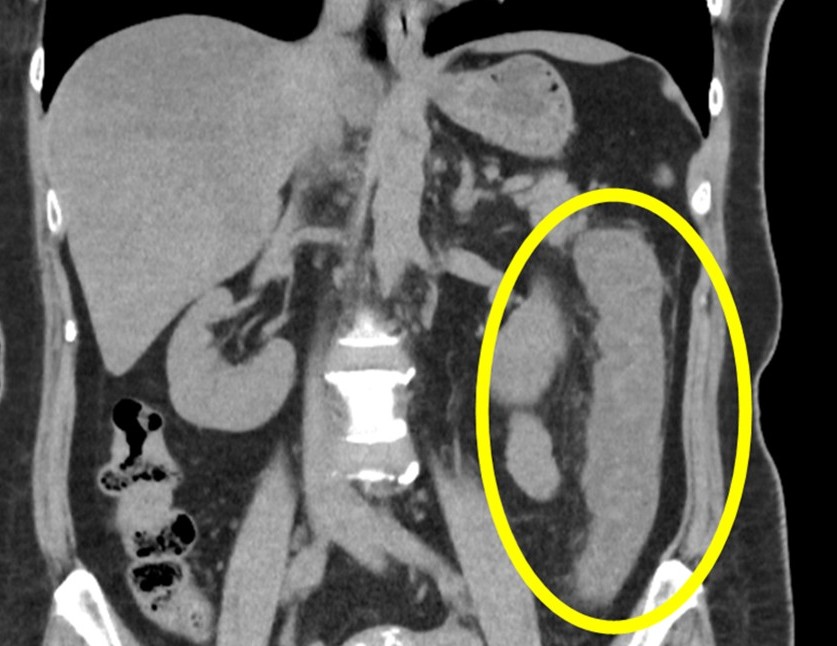
CT画像
📸 大腸カメラ
大腸の粘膜を直接観察し、虚血性腸炎に特徴的な「縦走潰瘍(じゅうそうかいよう)」などの有無を確認して確定診断を下します。大腸がんや他の炎症性腸疾患(潰瘍性大腸炎など)との鑑別に非常に有効な検査です。
ただし、強い炎症や腸管壊死が疑われる場合は、腸に穴が開く「穿孔(せんこう)」のリスクを避けるため、実施時期を慎重に判断する必要があります。
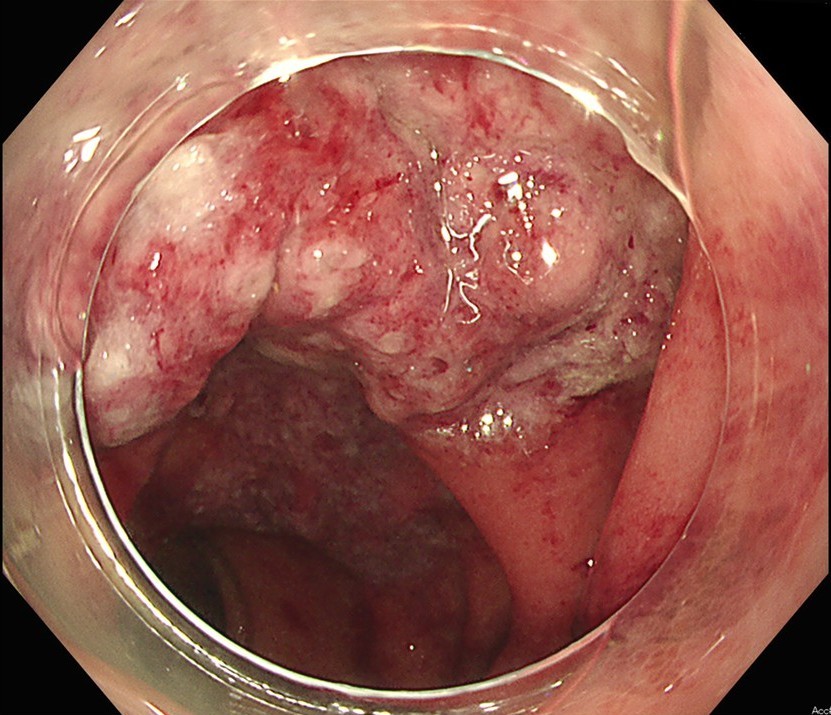
内視鏡画像
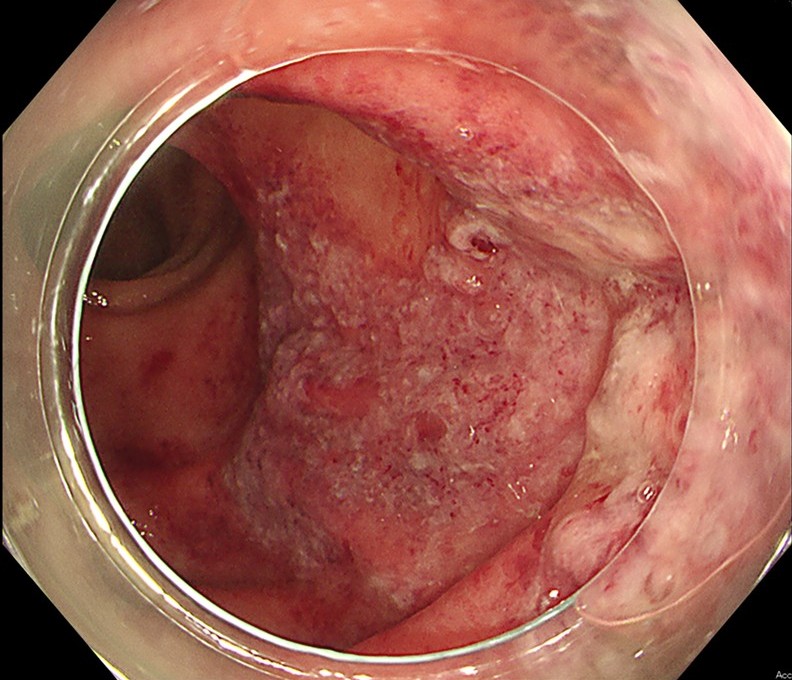
内視鏡画像
💊 治療について
🩹 基本的な治療(保存的治療)
治療の基本は「腸を休ませること」です。数日間の絶食で腸への負担を抑え、並行して脱水予防や血流改善のための点滴を行います。また、悪化を招く恐れのある薬の服用については一時的な中止や変更を検討し、炎症が強い場合には二次感染を防ぐため抗生物質を使用することもあります。
🏥 手術が必要となる場合
CT検査などで腸の壊死や穿孔(腸に穴が開くこと)が強く疑われる場合は、緊急手術を行います。手術では、壊死した腸管を切除し、患者さんの状態に応じて腸をつなぎ合わせる(吻合)、もしくは一時的に人工肛門を造設します。
📊 虚血性腸炎の予後
-
通常の回復期間
適切な保存的治療を行えば、通常は10日前後で症状が改善し、1〜2週間で完全に回復することが一般的です。
-
狭窄(きょうさく)
傷が治る過程で腸管が狭くなってしまう合併症で、約15%の割合で発生するとされています。
-
腸管壊死
病状の悪化により緊急手術を要する重篤な合併症で、約5%の割合で発生するとされています。
-
特に注意が必要なケース(右側大腸の虚血)
お腹の右側にある大腸に虚血が起きている場合、小腸の虚血を伴っていることが多く、重症化しやすい傾向があります。左側のケースと比較して、手術が必要となる確率や死亡率が高くなるため、より厳密な管理と最大限の警戒が必要です。
🛡️ 再発を予防するために

再発はまれですが、日頃から腸と血管に優しい生活を心がけることが大切です。
-
規則正しい排便習慣
食物繊維の多い食事と十分な水分補給を行い、スムーズな排便を促しましょう。
-
排便時の注意
腸管に過度な圧力をかけないよう、強くいきみすぎない習慣を身につけることが重要です。
-
基礎疾患の管理
高血圧などの持病を適切に管理し、血管への負担を抑えましょう。脱水を避けることも血流の維持に役立ちます。
🏥 重症化を防ぐために

虚血性腸炎は、高齢の方や便秘がちな女性に多い病気ですが、近年では血管への負担から若年層での発症も見られます。
「いつもの腹痛だろう」と放置せず、血便が見られた場合はすぐに当院を受診してください。
早期の「腸の安静」が、手術を回避し、早期回復へと繋がる鍵となります。
❓ よくあるご質問
📋 症状・リスクについて
排便時に強くいきむことで、腸管内の圧力が急上昇し、一時的に腸壁への血流が遮断されるためです。
はい。血管収縮薬の使用や、激しい運動による脱水、ピルの服用、あるいは過度な便秘をきっかけに発症することがあります。
食中毒(感染性腸炎)は「吐き気・嘔吐・高熱」が先行することが多いですが、虚血性腸炎は「突然の鋭い腹痛」のあとに「血便」が出ることが特徴的な違いです。
💊 治療・食事について
軽症であれば消化の良い食事から始めることもありますが、基本的には数日間の絶食が最も早く確実に粘膜を修復させる近道です。
回復直後は、刺激物や脂肪分を避け、低残渣(繊維の少ない)の消化に良いものから徐々に慣らしていきます。
🏃 生活・再発について
便秘が改善されない場合や、動脈硬化が進んでいる場合は再発のリスクがあります。生活習慣の改善が重要です。
症状が落ち着き、食事が再開できてから数日後が目安です。
参考文献
- Marston A, Pheils MT, Thomas ML, Morson BC. Ischaemic colitis. Gut. 1966;7(1):1-15.
- Brandt LJ, Feuerstadt P, Longstreth GF, Boley SJ. ACG Clinical Guideline: Epidemiology, Risk Factors, Patterns of Presentation, Diagnosis, and Management of Colon Ischemia (CI). Am J Gastroenterol. 2015;110(1):18-44.
- Higgins PD, Davis KJ, Laine L. Systematic review: the epidemiology of ischaemic colitis. Aliment Pharmacol Ther. 2004;19(7):729-38.
- Yadav S, Dave M, Edakkanambeth Varayil J, et al. A population-based study of incidence, risk factors, clinical spectrum, and outcomes of ischemic colitis. Clin Gastroenterol Hepatol. 2015;13:731.
- Greenwald DA, Brandt LJ. Colonic ischemia. J Clin Gastroenterol. 1998;27:122.
- Brandt LJ, Feuerstadt P, Blaszka MC. Anatomic patterns, patient characteristics, and clinical outcomes in ischemic colitis: a study of 313 cases supported by histology. Am J Gastroenterol. 2010;105:2245.
✍️ この記事を書いた人

古畑 司(ふるはた つかさ)
保有資格
主な原因
- 排便時のいきみや頻繁な下痢など、腸に大きな負担がかかり、一時的な血流減少が加わって発症します。
- 心臓の機能低下、ショック状態など、全身の血流が一時的に低下すると発症します。
リスク要因
特に以下の状況にある方は、発症しやすい傾向があります。
- 高齢の方: 特に動脈硬化がある高齢女性に多く見られますが、若い方でも発症することがあります。
- 動脈硬化性疾患
- 高血圧、糖尿病、高コレステロール血症などの生活習慣病。
- 心臓病(心不全、不整脈、心筋梗塞など)。
- 末梢動脈疾患。
- 便秘: 排便時のいきみが腸への負担となります。
- 特定の薬剤の使用
- 血管を収縮させる薬(例: ジギタリス、一部の鎮痛剤)。
- 一部の抗生物質や免疫抑制剤。
- 便秘薬の過剰使用。
- 腎臓病: 特に透析を受けている患者様。
- 手術後: 大動脈の手術後など、腸への血流が影響を受ける場合があります。
- 激しい運動: マラソンやトライアスロンなど、極度の運動によって腸への血流が減少し、脱水や電解質異常が重なることで発症することがあります。
- COVID-19感染: 重症のCOVID-19感染時に血栓ができやすくなったり、血流が低下したりすることで虚血性腸炎を発症することが報告されています。
- 大腸検査の準備: 大腸カメラの準備で腸が刺激され、一時的な血流減少が起こることも要因となる場合があります。
虚血性腸炎の治療は、その重症度と原因によって異なります。
通常、保存的治療により10日前後で症状が改善し、1〜2週間で完全に回復することが多いです。しかし、約15%の患者様では、腸の傷が治る過程で腸管が狭くなったり(狭窄)、約5%の患者様では腸が壊死してしまい、緊急手術が必要になることがあります。特に、右側の大腸に虚血が起きている場合は、小腸の虚血を伴うことが多く、重症化しやすく、手術が必要となる確率や死亡率が高くなる傾向があります。

