大腸ポリープについて
大腸ポリープについて
検査から日帰り切除まで専門医が対応
ポリープは成人の3〜5人に1人が持つと言われるほど身近なものですが、その一部は大腸がんの原因となります。
当院では内視鏡専門医による精密検査から、日帰りでのポリープ切除手術まで対応しております。ご自身の体について正しく理解し、安心して検査や治療に臨むための一助となれば幸いです。
- 大腸カメラ
- 日帰り切除
- 保険適用
- 入院治療
なぜできるの?
大腸ポリープが発生する背景には、生活習慣や加齢、遺伝などが複雑に関わっています。
🍖 食事
高脂肪食や赤身肉(牛肉・豚肉)・加工肉(ハム・ソーセージ)の過剰摂取はリスクを高めます。反対に、食物繊維(野菜や果物)の不足もポリープ発生に関係していると言われています。
🚬 喫煙・飲酒・肥満
喫煙、過度のアルコール摂取、肥満もリスク要因として多くの研究で報告されています。
📅 加齢
年齢を重ねることは、ポリープやがんの大きな要因です。40歳未満では比較的まれですが、50歳を過ぎると見つかる確率が急激に高くなります。
🧬 遺伝的要因
ご両親、兄弟姉妹、お子さんなどの近親者に大腸がんやポリープの既往がある場合、ご本人の発症リスクも高まります。特に、複数の近親者に既往がある場合や、50歳未満で診断された方がいる場合は、リスクがより高くなります。
🔥 炎症性腸疾患(IBD)
潰瘍性大腸炎やクローン病など、腸に炎症が長く続く病気では、粘膜がダメージを受け続けると、細胞が変化し、大腸がんのリスクが高くなります。
📋 ポリープの種類と分類
大腸ポリープは、大きく「治療が必要なタイプ(腫瘍性)」と「経過観察でよいタイプ(非腫瘍性)」の2つに分類されます。
⚠️ 治療が必要なタイプ
将来がん化する可能性があるもの、あるいは既にがんとなっている病変です。原則として切除などの治療が推奨されます。
🔴 腺腫(アデノーマ)
大腸ポリープの大部分を占める、最も一般的な「前がん病変」です。良性ですが、放置すると大きくなり、がんへ進行する可能性があります。
🔺 鋸歯状(きょしじょう)病変
顕微鏡で見るとギザギザした構造を持つタイプです。従来は良性とされてきましたが、一部はがん化するリスクがあることが分かってきました。
🎗️ がん
腺腫が進行したもの、または正常な粘膜から直接発生したがんです。
🔬 神経内分泌腫瘍(NET/カルチノイド)・GIST
粘膜の下(粘膜下層など)にできる腫瘍です。見た目は滑らかですが、転移や悪性化のリスクがあるため、正確な診断と治療が必要です。
✅ 経過観察でよいタイプ
がん化のリスクは低く、基本的には切除の必要がないものです。
🟢 過形成性ポリープ
最も多く見られる良性のポリープです。5mm以下の小さなものが多く、直腸やS状結腸によくできます。基本的に治療の必要はありません。
🩹 炎症性ポリープ
腸炎などの炎症が治った後にできる「傷跡」のようなものです。
⚪ 脂肪腫
粘膜の下にできる脂肪のかたまりなどです。悪性化の心配はほとんどなく、通常は経過観察となります。
大腸ポリープの検査方法
大腸ポリープやがんを確実に発見するためには、大腸カメラ検査が最も有効です。
👨⚕️ 検査医のご紹介
質の高い内視鏡検査を提供します

古畑 司
(ふるはた つかさ)
内視鏡専門医として、「身体にやさしい内視鏡検査」と「的確な診断・治療」に尽力しています。患者さんお一人おひとりに寄り添い、安心して検査や治療を受けていただけるよう、最新の知見と技術を積極的に取り入れ、質の高い内視鏡診療を提供します。
📋 経歴
- 2010年4月 虎の門病院
- 2018年4月 古畑病院
🎓 保有する資格
古畑 悦子
(ふるはた えつこ)
患者さんが安心して検査を受けられるよう、女性ならではのきめ細やかな配慮とコミュニケーションを大切にしております。初めての方や検査に抵抗がある方も、お気軽にご相談ください。皆さんの健康をしっかり支えられるよう、真摯に取り組んでまいります。
🎓 保有する資格
ポリープ切除について
大腸カメラでポリープが見つかった場合、サイズが10mm以下であれば、その場で切除が可能です。10mm以上の大きさの場合は、入院での治療をすすめています。ポリープのサイズや特徴に合わせて、以下の3つの方法を使い分けます。
🔵 CSP(コールドスネアポリペクトミー)
電気を流さずに、金属の輪(スネア)でポリープを締め付けて切除する方法です。熱を加えないため、術後の炎症や遅発性の出血リスクが低く、安全性が高いのが特徴です。主に10mm未満の小さなポリープに対して行われます。
10mm未満🟡 EMR(内視鏡的粘膜切除術)
ポリープの下の層に生理食塩水などを注入して病変を浮き上がらせ、金属の輪(スネア)をかけて高周波電流(電気)で焼き切る方法です。10〜20mm程度の中等度のポリープや、平坦な病変に対して行われます。
10〜20mm 🎬 動画で見る🔴 ESD(内視鏡的粘膜下層剥離術)
専用の電気メスを使い、病変の周囲と下層を少しずつ剥ぎ取っていく高度な技術を要する方法です。20mmを超える大きな病変や、早期がんが疑われる病変を一括で切除できます。出血などのリスク管理も必要なため、原則として入院が必要です。
20mm以上・入院 🎬 動画で見る⚠️ 治療に伴う合併症について
🩸 後出血(術後出血)
ポリープを切除した傷口から出血することです。治療直後から1週間以内(特に2〜3日以内)に起こることが多いですが、稀に2週間後まで起こることもあります。少量の出血なら安静のみで止まることもありますが、大量に出血した場合は再度内視鏡を入れて止血処置を行います。
🕳️ 穿孔(せんこう)
大腸の壁は厚さ2〜3mmと非常に薄いため、切除時の熱や処置の影響で穴が開いてしまうことがあります。すぐに内視鏡用のクリップで穴を閉じることができれば、絶食と点滴(抗生物質)で治癒することもあります。しかし、重篤な場合は緊急手術が必要になることもあります。
治療のながれ
🏥 外来治療(日帰り手術)の流れ
1 検査前
通常の大腸カメラ検査と同様に、ご自宅または院内で下剤を服用し、腸の中をきれいにします。
2 検査・治療
検査中に切除適応となるポリープが見つかった場合、その場で切除(主にCSPやEMR)を行います。
3 治療後(リカバリー)
鎮静剤を使用した場合は、目が覚めるまでリカバリールームで1時間ほどお休みいただきます。
4 ご帰宅
帰宅後の生活上の注意点をお伝えした後、ご帰宅となります。
※鎮静剤を使用した当日は、ご自身での車の運転はできません。公共交通機関をご利用いただくか、ご家族の送迎をお願いします。
🛏️ 入院治療(2泊3日)の流れ
合併症のリスクが高い場合や、大きな病変の場合は、入院治療となります。

🏥 入院日
午後15時頃に入院します。夕食は消化の良い検査食をお召し上がりいただき、夜に翌日の検査・治療に備えて下剤を内服します。
🔬 内視鏡治療日
朝から腸管洗浄剤を内服し、腸の中をきれいにします。午後に内視鏡室へ移動し、治療を行います。治療後は病室へ戻り、ベッド上で安静にしていただきます。医師の許可が出たら、夕方から水分摂取や食事を開始します。

🚶 退院
出血や腹痛、発熱などの異常がなければ、午前に退院となります。
治療後の生活と注意点
治療後の腸は「傷」がある状態で、完治に1〜2ヶ月かかります。日帰り・入院にかかわらず、治療後1〜2週間は以下の点にご注意ください。
🍽️ 食事
消化の良いものを選び、アルコール、香辛料などの刺激物は避けてください。
🏃 運動・活動
腹圧のかかる激しい運動、重いものを持つ作業、長距離の移動(旅行など)は控えてください。
🛁 入浴
長湯を避け、シャワー浴または短時間の入浴にしてください。
⚠️ すぐに連絡すべき症状
以下の症状が現れた場合は合併症の可能性があります。時間外・夜間であっても直ちにご連絡ください。
- 🩸 持続する強い腹痛
- 🩸 血便(真っ赤な血、黒い便)
- 🌡️ 38度以上の発熱
🔬 治療後の評価(病理検査)
切除したポリープは顕微鏡で詳しく調べます(病理検査)。
- ポリープが完全に取り切れているか
- がん細胞が含まれていないか
- がんだった場合、深さはどの程度か
これらの結果によって、「完治」となるか、追加の外科手術が必要か、次の検査はいつ行うべきかが決まります。
📅 予約方法

医師が検査の必要性を判断しご予約します。検査に必要な下剤などのお薬をお渡しするため、検査は原則として後日となります。
💴 検査料金のご案内
| 内容 | 費用(3割負担) |
|---|---|
| 初診料・前処置薬剤料 | ¥2,000〜5,000 |
| 大腸内視鏡(観察のみ) | ¥5,000〜7,000 |
| 生検(追加費用) | ¥5,000〜12,000 |
| 麻酔料 | ¥1,000〜3,000 |
| 合計(観察のみ) | ¥7,500〜30,000 |
| 大腸ポリープ切除術(日帰り) | ¥20,000〜40,000 |
| 個室料金(保険対象外) | ¥3,300 |
ご案内事項
- 1割負担の場合は、保険診療料金の3分の1程度でお考えください。
- 検査後にお薬を処方する場合がありますので、15,000円程度ご用意ください。
- 内視鏡ドックを希望の方はこちら
💡 早期発見が未来をつくる

大腸カメラを行い良性ポリープのうちに内視鏡治療を行うことは、大腸がんの予防につながるため、未来の自分と、あなたを大切に思う家族への最高の贈り物です。
症状がないから大丈夫、と先延ばしにせず、45歳を過ぎたら、まずは当院の医師に相談することから始めてみませんか。
参考文献
- Heitman SJ, Ronksley PE, Hilsden RJ, et al. Prevalence of adenomas and colorectal cancer in average risk individuals: a systematic review and meta-analysis. Clin Gastroenterol Hepatol 2009; 7:1272.
- Rex DK, Lehman GA, Hawes RH, et al. Screening colonoscopy in asymptomatic average-risk persons with negative fecal occult blood tests. Gastroenterology 1991; 100:64.
- Rex DK, Lehman GA, Ulbright TM, et al. Colonic neoplasia in asymptomatic persons with negative fecal occult blood tests: influence of age, gender, and family history. Am J Gastroenterol 1993; 88:825.
- Rex DK. Colonoscopy: a review of its yield for cancers and adenomas by indication. Am J Gastroenterol 1995; 90:353.
- Ben Q, An W, Jiang Y, et al. Body mass index increases risk for colorectal adenomas based on meta-analysis. Gastroenterology 2012; 142:762.
- Rex DK, Ahnen DJ, Baron JA, et al. Serrated lesions of the colorectum: review and recommendations from an expert panel. Am J Gastroenterol 2012; 107:1315.
- Chow E, Lipton L, Lynch E, et al. Hyperplastic polyposis syndrome: phenotypic presentations and the role of MBD4 and MYH. Gastroenterology 2006; 131:30.
✍️ この記事を書いた人

古畑 司(ふるはた つかさ)
保有資格
大腸ポリープの主な原因
- 生活習慣病
- 高脂肪食
高カロリー摂取や肥満が大腸がんのリスクを高めることが多くの研究で報告されており、高脂肪食も同様にポリープの発生リスクとの関連が示されています。 - 赤身肉や加工肉の多い食事
これらの食品の摂取が大腸がんのリスク要因として報告されています。 - 食物繊維が少ない食事
食物繊維や野菜、果物の摂取は大腸がんの発生を抑制する効果があると報告されているため、その逆である食物繊維の少ない食事はリスクを高める可能性があります。
- 高脂肪食
- 喫煙
喫煙も大腸がんのリスクを高める要因の一つとされています。 - 肥満
体格指数(BMI)の増加が大腸腺腫(ポリープの一種)の発生率上昇と関連していることが報告されています。 - 過度のアルコール摂取
大量のアルコール摂取は大腸がんのリスクを高める要因とされており、大腸がんの多くがポリープから発生することを考えると、ポリープの発生や進行にも間接的に影響する可能性が示唆されます。 - 加齢
年齢が上がるにつれて細胞の遺伝子に異常が蓄積しやすくなるため、大腸ポリープや大腸がんのリスクは高まります。実際に、大腸ポリープや大腸がんは40歳未満ではまれで、約90%が50歳以降に発生します。がんになる可能性のある腺腫が見つかる割合も、50歳で約25〜30%ですが、70歳までには50%に達することもあります。また、男性は女性よりもポリープができやすい傾向があります。
- 遺伝的要因と家族歴
大腸ポリープや大腸がんは、家族の中で発生する傾向があり、遺伝的な要因が大きく関わっていると考えられています。 - 家族に大腸がんやポリープの患者さんがいる場合(遺伝性の病気ではない場合)
ご両親、兄弟姉妹、お子さんなどの近親者に大腸がんやポリープの既往がある場合、ご本人の発症リスクも高まります。これは、特定の遺伝子の変異だけでなく、家族内で共通する遺伝的背景や生活習慣が影響するためです。特に、複数の近親者に既往がある場合や、50歳未満で診断された方がいる場合は、リスクがより高くなります。 - 遺伝性
- 家族性腺腫性ポリポーシス(FAP)
大腸全体に数百から数千ものポリープができ、ほとんど全ての患者さんが50歳未満で大腸がんを発症します。 - リンチ症候群
ポリープが大腸がんに進行しやすく、比較的若い年齢(通常30代〜40代)でがんを発症することが特徴です。これはDNAの傷を修復する遺伝子の異常が原因です。
- 家族性腺腫性ポリポーシス(FAP)
- その他の要因
- 炎症性腸疾患(IBD)
潰瘍性大腸炎やクローン病など、大腸に慢性的な炎症を起こす病気がある方は、大腸がんのリスクが高まります。これは、長期間の炎症によって粘膜の細胞が変異を起こしやすくなり、「異形成(dysplasia)」という前がん状態を経て、がんに至る過程が考えられているためです。 - 過去に大腸がんや前がん性のポリープが見つかったことがある方
これらの既往がある方は、もともとポリープやがんができやすい体質である可能性が高く、時間が経つにつれて別の部位に新たなポリープやがんが発生するリスクがあるため注意が必要です。
- 炎症性腸疾患(IBD)
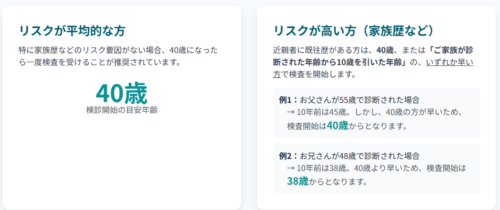
検診を始める前に、ご自身のリスクを知ることが大切です。以下の質問に「はい」がつくかチェックしてみましょう。
- これまでに大腸がんやポリープ(腺腫)と診断されたことがある
- 血のつながったご家族(親、兄弟姉妹、子)に大腸がん、または進行したポリープ(1cm以上の腺腫など)と診断された人がいる
- 潰瘍性大腸炎やクローン病と診断されている
- ご家族に、大腸がんになりやすい特殊な遺伝性の病気の方がいる
もし一つでも「はい」がついた方は、平均よりリスクが高い可能性があります。 必ず医師に伝え、ご自身に合った検診の開始時期や方法を相談しましょう。
